Atopisch eczeem of atopische dermatitis of constitutioneel eczeem is een langer durende (chronische) huidaandoening. Het ontstaat door een ontstekingsreactie in de huid.
Er zijn verschillende vormen van eczeem. Atopisch eczeem is de meest voorkomende variant. Deze vorm treedt vooral op bij jonge kinderen. Wanneer iemand het over eczeem heeft , wordt vaak atopisch eczeem bedoeld. Eczeem is niet besmettelijk.
Atopisch eczeem gaat vaak samen met een aanleg om overgevoelig te zijn voor bepaalde stoffen of prikkels vanuit de omgeving. Deze aanleg wordt atopie genoemd. Dit woord is afgeleid van het Griekse ‘op de verkeerde plaats’. Andere atopische aandoeningen zijn:
Binnen families komen eczeem en andere atopische aandoeningen vaak bij meerdere personen voor.
Atopisch eczeem komt bij ongeveer 3% tot 10% van de kinderen over de hele wereld voor. Bij volwassen is dit 1% tot 3% wereldwijd. In de westerse wereld komt het meer voor. Het begint meestal voor de leeftijd van 5 jaar, en bij de meerderheid (60%) al in het eerste levensjaar. Deze vorm van eczeem treft meisjes iets vaker dan jongens.
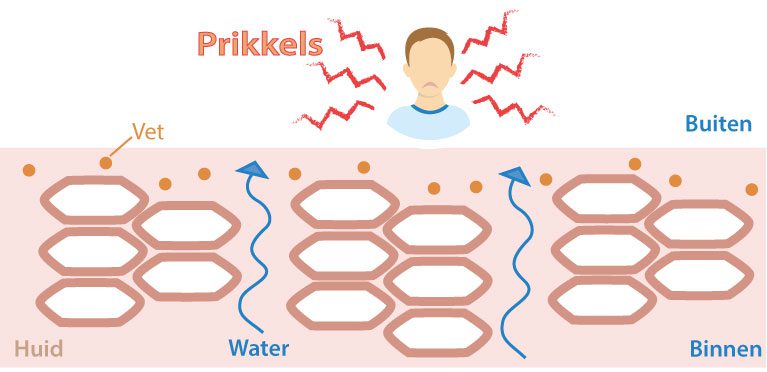
De huid is opgebouwd uit meerdere lagen. De buitenste laag, de opperhuid, is de eerste bescherming tussen het lichaam en de omgeving. Het zorgt er ook voor dat water wordt vastgehouden en er niet te veel verloren gaat. Voldoende water in de huid zorgt weer voor een betere bescherming. Een normale huid heeft goed aangesloten huidcellen in de opperhuid, waartussen voldoende huidvet aanwezig is.Hoe ontstaat constitutioneel eczeem? Op het moment zijn er twee theorieën voor. De belangrijkste theorie is dat constitutioneel eczeem komt door een verminderde functie van de huidbarrière. Bij iemand met eczeem is de huid namelijk anders dan de huid van iemand zonder eczeem. Bij deze theorie ontstaat eczeem van buiten naar binnen. Een andere theorie is dat eczeem ontstaat door een verstoring in het afweersysteem: van binnen naar buiten. Behalve deze twee theorieën zijn nog andere factoren te noemen die een rol spelen bij het ontstaan.
Bij een eczeemhuid is het waterverlies vanuit de huid verhoogd. Dit komt onder andere door een defect in een gen (FLG gen). Dit gen zorgt voor de aanmaak van filaggrine.
Filaggrine is een eiwit in de huid, dat zorgt voor het vasthouden van water. De ruimtes tussen de cellen van de opperhuid bij eczeem bevatten minder vetten, omdat er minder vet wordt aangemaakt. De eczeemhuid kan minder vocht vasthouden en is hierdoor droog tot extreem droog. Ook is de barrière van de huid (die zorgt voor bescherming) bij eczeem minder goed, waardoor er stofjes in de huid kunnen binnendringen. Deze stofjes, zoals allergenen, kunnen zorgen voor ontstekingsreacties in de huid.
Een andere theorie voor het ontstaan van atopisch eczeem is dat het komt door een verstoring in het afweersysteem. Het eczeem zou dan dus juist ontstaan van binnenuit.
Hierbij reageert het afweersysteem te heftig op de stofjes uit de omgeving. We weten nu dat filaggrine en een verstoring van de barrière van de huid (die zorgt voor bescherming van buiten) rollen spelen bij eczeem. De theorie over de verstoring is daarom minder aannemelijk. Er zijn nu meer aanwijzingen voor een huidbarrière die niet goed functioneert. Hierdoor kunnen stofjes binnendringen en daarop reageert het afweersysteem reageert. Vaak heb je bij eczeem een overgevoelige huid die sneller reageert op allerlei prikkels uit de omgeving.
Andere factoren die een rol lijken te spelen bij atopisch eczeem, zijn:
De bacterie Staphylococcus aureus is meer aanwezig op de huid van mensen met atopisch eczeem dan bij op de huid van mensen zonder eczeem. Deze bacterie speelt mogelijk een rol bij de verergeringen van eczeem.
Ook erfelijkheid lijkt een rol te spelen bij atopisch eczeem. Wanneer beide ouders aanleg hebben voor atopie, heeft een kind een grotere kans ook last te krijgen van atopie. Dit wil niet zeggen dat een kind dan ook altijd atopisch eczeem ontwikkelt. Hierbij spelen namelijk ook andere (voor een groot deel onbekende) factoren een rol.
De kans op het ontwikkelen van eczeem bij het kind kan worden verkleind door niet te roken tijdens de zwangerschap, tijdens het geven van borstvoeding of bij het kind in de buurt.
Ook allergenen (stoffen die een allergie kunnen veroorzaken) spelen een rol. Voorbeelden hiervan zijn nikkel, rubber en conserveermiddelen.
Vermoed je dat jij of je kind eczeem hebt? Het ontstaat meestal (85%) voor de leeftijd van 5 jaar. Maar het kan op elke leeftijd ontstaan, en je kunt er maanden tot jaren last van blijven houden. Een arts kan je helpen atopisch eczeem vast te stellen. Hieronder gaan we in op specifieke kenmerken waar je zelf op kunt letten.
Daarbij maken we een onderverdeling naar:
Daarna gaan we in op de fasen van eczeem, de uitlokkende factoren en geïnfecteerd eczeem, onder meer met het herpesvirus.
Atopisch eczeem zit vaak op specifieke plekken.
Bij baby’s zit atopisch eczeem vaak aan de buitenkant van de ellebogen en knieën, wangen en op het hoofd. Bij hen begint het vaak in het gezicht. Als de plekken nat zijn, wordt het ook wel dauwworm genoemd. Vaak zit het eczeem niet in het luiergebied. Bij een leeftijd van 1 tot 3 jaar vermindert het vaak in het gezicht, maar komt het meer voor in elleboogplooien, polsen, knieholtes en enkels. Bij ieder kind kan het verloop anders zijn.
Bij kinderen zit atopisch eczeem vaak in de plooien van ellebogen, op de polsen en in de knieholtes, in de nek, rond de ogen en/of op de enkels.
Bij volwassen kan het eczeem op dezelfde plaatsen zitten als bij kinderen, of het zit voornamelijk op de handen en voeten. Het zit vaak in de huidplooien, in de nek, de knieholtes, binnenkant van de ellebogen, het gezicht, rond de ogen, de polsen en/of onderarmen.
Bij atopisch eczeem kun je last hebben van de symptomen droge huid, jeuk, roodheid en lichenificatie.
Vrijwel alle mensen met atopisch eczeem hebben een droge huid. De huid voelt ruw en droog aan. (Meer over de droge huid, ook wat de verzorging ervan en baden en douchen betreft, is te lezen in ons thema.)
Bij atopisch eczeem is ook jeuk karakteristiek. Jeuk wordt verergerd doordat de huid droog is. De jeuk kan soms zo erg zijn, dat je er veel last van kunt hebben. Jeuk kan ook verergerd worden door droge lucht, warmte en zweten, dragen van wol of synthetische stoffen, verminderde conditie, vermoeidheid en stress.
In medische taal wordt roodheid ook wel ‘erytheem’ genoemd. Roodheid past bij warmte en zwelling bij de ontstekingsreactie van de huid. Bij donkere mensen is de roodheid slecht te zien, soms is de huid dan plaatselijk wat donkerder verkleurd. Dit is het dikker worden van de huid. Het komt door krabben en wrijven en wordt ook wel ‘olifantenhuid’ genoemd. De huidplooien zijn beter te zien, en de huid is grover.
Afhankelijk van de leeftijd kan atopisch eczeem zich anders uiten.
Bij baby’s is er vaak sprake van jeuk, roodheid, schilfering en korstvorming. Er kunnen ook blaasjes ontstaan. Soms is er sprake van ernstige korstvorming en vochtafscheiding. Bij kinderen is er vaak minder afscheiding en zie je plekken (plaques) met verdikte huid (lichenificatie). Vaak hebben kinderen naast constitutioneel eczeem ook last van astma en/of hooikoorts. De kans hierop is mogelijk groter als het ernstige eczeem is. En de kans is groter wanneer er atopie in de familie voorkomt.
Volwassenen hebben vaak plekken met een verdikte huid, toename van zichtbaarheid van de huidlijnen (lichenificatie) en bultjes. Verder zie je dat er gekrabd is (krabeffecten).
Ernstig atopisch eczeem kan op elk deel van het lichaam voorkomen. Het is wel ongebruikelijk in de oksels, rond de billen of de geslachtsdelen. Dan zou het een andere aandoening kunnen zijn, bijvoorbeeld psoriasis.
Eczeem kan wisselend verlopen: je kunt perioden hebben waarin je eczeem actief is, en deze kunnen afwisselen met perioden met je weinig tot geen last hebt.
Atopisch eczeem kan worden onderverdeeld in twee fasen. Deze fasen zijn: de acute en de chronische fase. Deze fasen kunnen elkaar opvolgen of tegelijkertijd voorkomen.
Bij de acute fase komen de volgende symptomen voor: met vocht gevulde blaasjes op de huid, bobbeltjes op de huid, (soms) hevige jeuk en een gezwollen, rode en warme huid. De acute reactie duurt dagen tot weken.
De roodheid neemt af bij de chronische fase. De symptomen die hierbij kunnen ontstaan, zijn: grovere huidlijnen, ontstaan van kloven, dikkere huid en schilferen van de huid.
Eczeem kan erger of uitgelokt worden door meerdere factoren. Voorbeelden hiervan zijn: zeep, water, het dragen van kleding van textiel met een ruwe vezel (meestal wol), alcohol, droge lucht, warmte, zweten en fel zonlicht.
Als je huid droog is, kan eczeem ook erger worden. Ook kan spanning, stress en je algehele conditie invloed hebben op je eczeem. Ziek zijn beïnvloedt bijvoorbeeld het eczeem.
Het klimaat kan een factor van invloed zijn. Zo hebben sommige mensen verergering van het eczeem in de winter (mogelijk door lage luchtvochtigheid in verwarmde ruimtes) en andere juist in de zomer (vooral bij veel graspollen).
Kinderen kunnen ook meer last van eczeem krijgen als hun tanden doorkomen.
Eczeem kan geïnfecteerd raken, bijvoorbeeld door een bacterie of een virus. Dan ontstaan er puistjes, korstjes, pus (purulent exsudaat) of wondvocht en een toename van jeuk. Een infectie met een bacterie veroorzaakt altijd een verergering van het eczeem. Als je eczeem dus plots onverklaarbaar verergert, of het reageert niet goed op behandeling, zou je eczeem geïnfecteerd kunnen zijn.
Bij een infectie met het herpesvirus ontstaan gegroepeerde blaasjes en wondjes. Het kan leiden tot eczema herpeticum, dit is een ernstige infectie. Dan kunnen er verspreid over de huid blaasjes ontstaan, met in het midden een inzinking/verzakking. Of er kunnen puistjes en wondjes ontstaan. Hierbij voel je je ziek, heb je koorts en vergrote lymfeklieren. De puistjes en blaasjes drogen in, waarna er korstjes ontstaan. Het zit vaak op het hoofd, de nek en op de romp.
Meestal wordt atopisch eczeem vastgesteld op basis van het verhaal en wat je ziet op de huid (lichamelijk onderzoek). Soms is ook onderzoek nuttig, dat bespreekt de arts met je. Denk hierbij aan allergieonderzoek, huidkweek of –biopt, neuskweek of speekselonderzoek.
Hierna gaan we in op allergieonderzoek; dit is alleen nodig als er aanwijzigingen zijn voor acute allergische reactie. Daarbij komen achtereenvolgens aan de orde:
Allergieonderzoek kan worden gedaan met een huidpriktest of door stofjes te meten in het bloed. Bij een huidpriktest worden druppeltjes met een allergeen (een stofje waar je allergisch op kan reageren) op de huid gedruppeld, meestal de onderarm. Er wordt dan met een naald een klein prikje in de huid gegeven, waardoor het allergeen in de huid komt. Als je een reactie hebt op het allergeen, zwelt de huid op die plek op. IgE kan in het bloed gemeten worden, die specifiek op bepaalde allergenen gericht is. IgE heeft een rol in het afweersysteem.
Komt er bij het allergieonderzoek wat uit? Dan is het belangrijk om te weten dat blootstelling aan de stofjes waar je allergisch voor bent, waarschijnlijk weinig invloed heeft op het beloop van eczeem. Als het nodig is bepaalde voedingstoffen te vermijden, wordt dit regelmatig geëvalueerd (besproken). De diëtist is bij een dieet betrokken, omdat het belangrijk is geen tekorten op te lopen. Is het eczeem rustig nadat je het voedingsmiddel 4 tot 6 weken hebt vermeden, dan is het advies het voedingsmiddel weer te introduceren.
Wanneer er een vermoeden bestaat op een herpesinfectie, worden er soms specifieke tests gedaan. Bij twijfel kan hiermee het bewijs worden geleverd. Deze testen zijn de Tzancktest, PCR of een herpeskweek. Een kweek wordt in principe niet verricht, ook niet bij infectie met een bacterie. Het is namelijk vaak al duidelijk door de klachten en wat er te zien is op de huid.
Atopisch eczeem verdwijnt bij een deel (40%) van de kinderen in de puberteit. Op de leeftijd van 15 jaar heeft 80% geen eczeem meer. Maar er zijn factoren die het risico vergroten dat je last blíjft houden van eczeem. Dit is wanneer het eczeem voor de leeftijd van 1 jaar start; er op jonge leeftijd ernstig eczeem en astma is.Eczeem kan niet worden genezen met behandeling. Maar er zijn verschillende behandelingen om de symptomen van eczeem te verminderen. Samen met je arts kun je bespreken welke behandeling voor jou geschikt is.
Hierna gaan we eerst in op de basisbehandeling: atopisch eczeem moet altijd worden behandeld met een vette crème of zalf. Daarnaast kunnen dermatocorticosteroïden worden gebruikt, die staan ook wel bekend als hormoonzalf. Wet wrap therapie kan de zalfbehandeling soms ondersteunen. en teerzalf zijn andere medicinale zalven of crèmes die soms door de dermatoloog worden ingezet. Verder kan constitutioneel eczeem nog worden behandeld met lichttherapie, antihistamine en medicijnen met invloed op het afweersysteem. Tot slot gaan we dit hoofdstuk in op huisstofmijt werende hoezen, geïnfecteerd eczeem en handeczeem.
De basisbehandeling bij eczeem is het smeren van een vette crème of zalf. De huid heeft namelijk een andere vetsamenstelling bij eczeem, waardoor de huid droger is. Een droge huid jeukt en beschermt niet goed tegen prikkels van buiten.
Het is goed om minstens 2 keer per dag de huid in te smeren. Samen met de arts bespreek je welke zalf of crème voor jou geschikt is. Dit doe je op basis van je ervaring of je probeert verschillende middelen uit. Er zijn diverse soorten; de verhouding tussen vet en water verschilt tussen de zalven en crèmes. De huisarts of dermatoloog kan ook zelf een zalf of crème voor je samenstellen. Niet alle middelen worden vergoed, en dit kan je keuze soms ook beïnvloeden.
Hoe je eczeem eruitziet, is van invloed op welk middel je gebruikt. Op nattend eczeem is het beter een crème te gebruiken, en op droog eczeem is een zalf of een vette crème beter.
Eczeem kan worden behandeld met corticosteroïden crème of zalf die je op de huid smeert. Dit wordt ook wel dermatocorticosteroïden genoemd of hormoonzalf. We besteden hier een apart hoofdstuk aan om goed uit te kunnen leggen wat deze behandeling inhoudt. Daarin staat ook hoe je het best kunt smeren of de behandeling juist kunt afbouwen. Je vindt het hoofdstuk Hormoonzalf onder het menu-item Behandeling.
Wet wrap therapie is een behandeling met vochtig verband voor kinderen tussen 1 en 15 jaar oud. Het kan worden ingezet wanneer de gebruikelijke behandeling niet werkt. Bij crèmes of zalven is het een aanvullende behandeling. Eerst wordt de huid ingesmeerd, met basiszalf en/of dermatocorticosteroïd crème of zalf op de eczeemplekken. Daarna wordt vochtig verband omgewikkeld of een speciaal pak aangetrokken: er zijn verschillende varianten hiervan. De pyjama kan er gewoon overheen aan.
De gedachte achter deze behandeling is dat de huid wordt beschermd tegen krabben. Verder geeft het een gevoel van koelen. en het helpt dermatocorticosteroïd beter te laten intrekken.
Calcineurineremmers kunnen als zalf of crème worden gebruikt. Protopic (tacrolimus) en Elidel (pimecrolimus) zijn hier voorbeelden van.
Deze remmers hebben invloed op de afweerreactie door ‘bepaalde routes te blokkeren’. Hierdoor wordt de ontstekingsreactie onderdrukt. Bij constitutioneel eczeem is dit een mogelijkheid voor behandeling wanneer de gebruikelijke behandeling niet werkt of als er bijwerkingen ontstaan door dermatocorticosteroïden. Het kan vanaf de 2-jarige leeftijd worden gebruikt.
Bijwerkingen kunnen een branderig gevoel zijn (wordt minder na langer smeren), en infecties met bacteriën en virusinfecties komen meer voor. Het gebruik van calcineurineremmers wordt bij zwangerschap en borstvoeding afgeraden. Het wordt ook afgeraden dit te combineren met lichttherapie, en het is beter zo min mogelijk blootgesteld te worden aan zonlicht.
Smeer de eczeemplekken dun in met de zalf, de arts bespreekt met je hoe vaak je moet smeren.
Wanneer de gebruikelijke behandelingen niet werken, is teer soms een mogelijkheid voor behandeling. Dit middel wordt niet door de huisarts voorgeschreven, alleen door de dermatoloog (of kinderarts).
Koolteer is uit steenkool gedistilleerd (door verdamping en condensatie gezuiverd). Het werkt onder andere vaatvernauwend, ontstekingsremmend en jeukstillend. Door koolteer wordt de huid gevoeliger voor licht. Bij het gebruiken van koolteer moet je zonlicht dus vermijden. Pas ook op voor de bruinzwarte vlekken die koolteer kan geven op kleding/beddengoed etcetera: die gaan er namelijk niet meer uit.
Koolteer heeft een duidelijke teergeur, wat vaak niet aantrekkelijk wordt gevonden. Het kan ook irritatie van de huid geven. Koolteer mag niet gebruikt worden tijdens de zwangerschap of bij het geven van borstvoeding.
Lichttherapie, ofwel fototherapie, maakt gebruik van licht. Vaak is dit uv A- of uv B-licht. Het heeft een effect op het immuunsysteem en remt de ontsteking. Het heeft ook effect op de vaten en de hoorncellen.
Deze therapie kan worden ingezet bij volwassenen als de gebruikelijke behandelingen niet (voldoende) werken. Voordat we hier advies over kunnen geven voor kinderen, moet er meer onderzoek naar worden gedaan. De behandeling is in verband met de bijwerkingen tijdelijk. Niet alleen de schade door langdurig lichttherapie is hierbij belangrijk, maar ook gewenning aan de therapie waardoor de werkzaamheid minder is. Het is geadviseerd om maximaal 2 kuren per jaar te krijgen.
Bijwerkingen van lichttherapie kunnen zijn: roodheid, jeuk en donker worden van de huid. Langdurig gebruik kan het risico op huidveroudering en huidkanker verhogen.
Sommige mensen met eczeem hebben ook baat bij zonlicht, dan wordt het eczeem minder. Smeer de huid wel goed in en vermijd de felle zon tussen 11.00 en 15.00 uur.
Een antihistaminicum is een medicijn dat je slikt. Het blokkeert ‘bepaalde routes’ en het effect van histamine. Histamine is een stof die een rol speelt bij jeuk. Van sommige antihistaminica word je slaperig. Deze antihistaminica kunnen helpen bij slaapgebrek door jeuk. Dan neem je het pilletje vlak voor het slapen gaan om beter te kunnen slapen.
Antihistaminica mogen niet worden gegeven aan kinderen jonger dan 2 jaar. Cetirizine en loratadine zijn voorbeelden van antihistaminica waar je niet slaperig van wordt. Deze antihistaminica worden soms ingezet bij constitutioneel eczeem, wanneer er ook nog andere klachten bij komen. Een voorbeeld hiervan is hooikoorts.
Er zijn medicijnen die invloed hebben op het afweersysteem. Deze middelen worden soms gebruikt wanneer matig tot ernstig eczeem niet (goed) reageert op de gebruikelijke behandelingen. Bij kinderen onder de 6 jaar wordt het gebruik van deze middelen zo veel mogelijk vermeden. Wanneer het bij hen toch noodzakelijk is, is ciclosporine-A de eerste keuze. Verder moet de combinatie met lichttherapie worden vermeden en op bescherming tegen de zon gelet.
Hierna komen de volgende medicijnen aan de orde:
Daarvan bespreken we ook bijzonderheden als bijwerkingen en de controle bij het gebruik.
Ciclosporine-A is een calcineurineremmer die je slikt, met effect op het afweersysteem. Bijwerkingen kunnen zijn: hoge bloeddruk, maag-darmklachten, tremor, branderig gevoel in handen en voeten, vermoeidheid, hoofdpijn, gestoorde leverfuncties en schade aan de nieren.
Ciclosporine-A kan tot 1 jaar veilig gegeven worden aan kinderen ouder dan 2 jaar en aan volwassenen. Bloedcontroles en controles van de bloeddruk zijn wel regelmatig nodig. Er zijn redenen om dit middel niet te gebruiken, bijvoorbeeld wanneer de nieren niet goed werken of bij gelijktijdige lichttherapiebehandeling. Ook bij zwangerschap of het geven van borstvoeding wordt het ontraden om dit middel te gebruiken.
Azathioprine is een alternatief medicijn voor cyclosporine-A, met effect op het afweersysteem. Het kan worden gebruikt door kinderen ouder dan 2 jaar en door volwassenen.
Deze behandeling heeft over het algemeen na 8 tot 12 weken effect.
Je kunt dit medicijn niet gebruiken wanneer je een kinderwens hebt: dit geldt voor zowel vrouwen als mannen. Ook kun je het niet gebruiken bij zwangerschap of tijdens het geven van borstvoeding.
Bijwerkingen van dit middel kunnen zijn dat het beenmerg wordt onderdrukt, verlaagde witte bloedcellen en een hoger risico op infecties en misselijkheid.
Wanneer je azathioprine gebruikt, zijn er regelmatig controles nodig.
Methotrexaat is een alternatief middel voor cyclosporine-A. Methotrexaat heeft effect op het afweersysteem en de celvermeerdering. Het kan worden gebruikt door volwassenen en kinderen boven de 8 jaar. Het wordt aanbevolen om hierbij ook foliumzuur in te nemen.
Bijwerkingen kunnen zijn dat het beenmerg wordt onderdrukt of er schade ontstaat aan de lever (zelden).
Dit middel mag niet gebruikt worden bij een zwangerschap of zwangerschapswens en tijdens het geven van borstvoeding. Dit geldt ook voor mannen met een zwangerschapswens. Neem geen melkproducten samen met methotrexaat, dan werkt het minder goed.
Wanneer je methotrexaat gebruikt, zal je bloed regelmatig worden gecontroleerd.
De middelen mycofenolaatmofetil (MMF) en mycofenolzuur (MPA) kunnen overwogen worden als alternatieve behandeling bij ernstig eczeem en als cyclosporine geen optie is of onvoldoende effect geeft. Het kan wel 8 tot 12 weken duren voor er effect is van deze behandelingen. Bij kinderen is hiermee alleen beperkte ervaring boven de leeftijd van 2 jaar.
MMF kan de volgende bijwerkingen geven: maag- darmklachten, bloedarmoede, lage witte bloedcellen en bloedplaatjes, hoofdpijn en vermoeiheid. MPA kan als bijwerkingen geven: hoger risico op infecties, verlaagde witte bloedcellen, maag-darmklachten, hoofdpijn, bloedarmoede en abnormale leverfunctietesten.
Deze middelen mogen niet worden gebruikt bij een kinderwens, zowel van een vrouw als een man. Gebruik tijdens de zwangerschap en tijdens het geven van borstvoeding wordt ontraden.
Bij gebruik van deze middelen zijn regelmatige controles nodig.
Corticosteroïden zijn ook beschikbaar als medicatie om te slikken. Prednison is hiervan een voorbeeld. Deze middelen werken ontstekingsremmend.
Vaak wordt deze behandeling gekozen voor een (kortdurende) behandeling bij een opvlamming van het eczeem. Het kan worden gebruikt door volwassen en kinderen vanaf 2 jaar.
Bijwerkingen die kunnen optreden, zijn: hoge bloeddruk, gewichtstoename, verminderde botdichtheid, hoger risico op infecties en onderdrukking van de bijnierschors. Bij kinderen en pubers kan de lengtegroei worden beïnvloed.
Wanneer je weer stopt met dit medicijn en het voor langere tijd hebt gebruikt, doe je dit met een afbouwschema. Gebruik op de langere termijn wordt echter niet aangeraden.
Tijdens de zwangerschap mag je dit medicijn alleen op strikte indicatie gebruiken.
Biologicals zijn medicijnen die gemaakt worden met biotechnologie. Biotechnologie is een verzamelnaam voor technieken waarbij planten, dieren, schimmels en bacteriën worden gebruikt voor het maken van nieuwe stoffen, voeding en medicijnen. Er zijn verschillenden soorten biologicals.
Er zijn huisstofmijtwerende hoezen ontwikkeld. Het is echter niet bewezen dat dit een goed effect heeft. Hierdoor wordt het niet geadviseerd aan alle patiënten met atopisch eczeem.
Bij geïnfecteerd eczeem kan het nodig zijn de eczeem intensiever te behandelen, en mogelijk ook met antibiotica in crème of zalf. Antibioticazalf wordt vaak kort gebruikt. Bespreek met je arts hoe vaak en hoelang je het moet gebruiken.
Hoe geïnfecteerd eczeem wordt behandeld, is afhankelijk van de ernst en de uitgebreidheid ervan. Soms is het nodig om antibiotica als medicijn te slikken. In dat geval krijg je een antibioticakuur. Maak de antibioticakuur altijd af.
Er kan sprake zijn van een infectie met een herpes virus (eczema herpeticum), of de arts kan dat vermoeden. In dat geval wordt er gestart met valaciclovir bij volwassenen. Bij kinderen is dat acyclovir. Soms wordt er eerst een kweek afgenomen.
Volwassenen die geen eczeem meer hebben op de plekken waar ze op jonge leeftijd wel eczeem hadden, hebben een hoger risico op handeczeem. Vooral als je een ‘nat’ beroep hebt, bijvoorbeeld bij het werken in de zorg, als kapper of in de keuken.
Bij ongeveer 60% wordt het eczeem chronisch (langer durend). Probeer je handen zo goed mogelijk te beschermen, bijvoorbeeld door ze goed vet te houden en handschoenen te dragen die niet helemaal afsluiten. Bij ernstig constitutioneel eczeem wordt een nat werk beroep ontraden. Als het matig actief is, kan er met gerichte begeleiding gekeken worden of werken mogelijk is.
Eczeem kan worden behandeld met corticosteroïden crème of zalf die je op de huid smeert. Dit wordt ook wel dermatocorticosteroïden genoemd of hormoonzalf.
Corticosteroïden zijn afgeleid van het bijnierschorshormoon. Ze hebben invloed op bepaalde eiwitten. Hierdoor hebben ze een ontstekingsremmende werking en beïnvloeden ze de afweerreactie en vaatvernauwing. De verschijnselen van eczeem worden hierdoor onderdrukt, en roodheid en jeuk worden minder. Smeer de eczeemplekken met de corticosteroïden of dermatocorticosteroïd in. Als je veel kleine plekjes hebt, smeer dan het hele lichaamsdeel in.
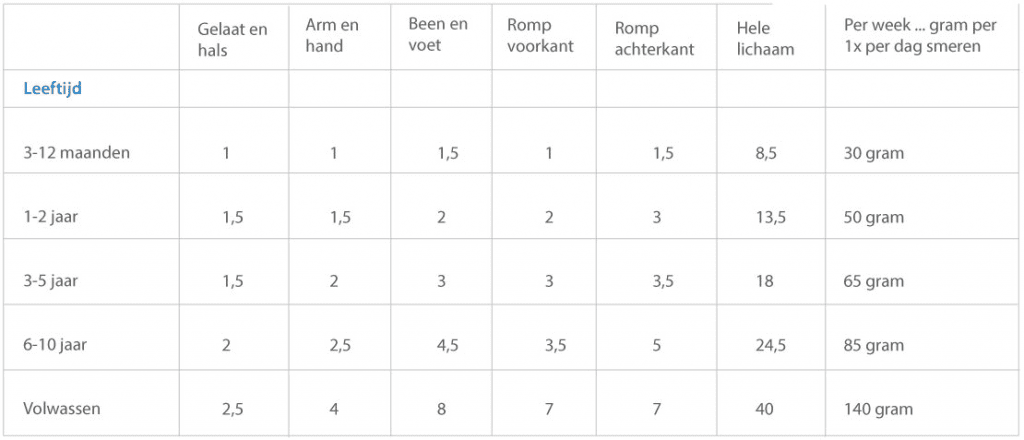
Dermatocorticosteroïden zijn in vier klassen ingedeeld, deze staan voor de sterkte van de zalf of crème. Hoe hoger de klasse, hoe sterker het is. In de tabel hierna is dit verder uitgewerkt.
Er wordt voor een zo laag mogelijke klasse gekozen. De overweging daarbij is dat het goed moet werken en zo min mogelijk bijwerkingen geeft. Bij ernstig eczeem is het juist weer beter direct een sterke te kiezen, omdat je het eczeem dan sneller onder controle hebt. Dan hoef je minder lang te smeren en is er totaal minder dermatocorticosteroïd nodig.
Afhankelijk van de plek waar gesmeerd moet worden, kan een klasse worden gekozen. In de tabel kun je zien welke klassen dit voor volwassenen zijn. Bij kinderen jonger dan 2 jaar mag alleen klasse 1 en eventueel 2 worden gebruikt. Kinderen ouder dan 2 jaar mogen klasse 1, 2 en eventueel 3.
Tijdens de zwangerschap en het geven van borstvoeding gaat de voorkeur uit naar klasse 1 of 2 en moet het gebruik van klasse 3 en 4 beperkt worden. Als je borstvoeding geeft en je smeert de tepel in met een dermatocorticosteroïd, moet de tepel voor het voeden schoongemaakt worden.

Bij het smeren met een klasse 2 of 3 corticosteroïd, is het voldoende om één keer per dag te smeren. In het begin van de behandeling of bij een verergering van het eczeem is het soms beter 2 keer per dag te smeren. Dit kun je met je arts bespreken.
Zie je met vocht gevulde blaasjes op de huid, bobbeltjes; heb je (soms) hevige jeuk en een gezwollen, rode en warme huid? Dit wordt de acute fase genoemd. Het is dan beter een sterke (klasse 3 of 4) dermatocorticosteroïd te gebruiken.
Het is bij het smeren van een dermatocorticosteroïd raadzaam de aanbevolen hoeveelheid te smeren. Je smeert dan niet te veel en niet te weinig. Hiervoor kun je de vingertopmethode gebruiken, oftewel FTU. Op het plaatje kun je zien hoeveel één FTU is op een volwassen vingertop: dit is ongeveer gelijk aan 0,5 gram zalf.
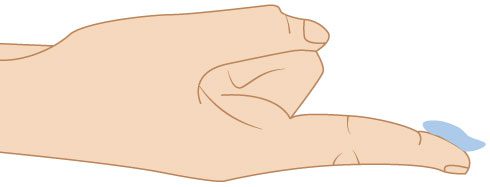
Schema vingertop als maateenheid:
Wanneer de klachten verminderen (dit is vaak binnen 2 weken), kun je het smeren weer gaan afbouwen. Stop nooit plotseling met het smeren van dermatocorticosteroïd: je moet dit altijd afbouwen als je wilt stoppen. Je kunt ook afbouwen door een lagere klasse te smeren.
Bespreek afbouwen eerst met je arts of verpleegkundige. Je kunt op zijn of haar advies namelijk op verschillende manieren afbouwen. Daarvoor zijn er bijvoorbeeld de vier overzichtelijke en informatieve afbouw- en onderhoudsschema’s, zie links aan de zijkant van deze pagina.
Een voorbeeld: je bent gestart met 2 keer per dag smeren, bij verbetering ga je naar één keer per dag. Als dit goed gaat, ga je naar 5 dagen per week smeren en 2 dagen stoppen met dermatocorticosteroïd. Je smeert op de ‘vrije dagen’ wel basiszalf of crème. Daarna ga je naar 3 dagen stoppen met de dermatocorticosteroïd. Zo bouw je het af, totdat je geen dermatocorticosteroïd meer hoeft te smeren.
Soms is het beter altijd een aantal dagen per week te smeren. Om zelf te weten hoe je dit het beste kunt doen, kun je gebruikmaken van de zogenoemde stoplichtmethode die de arts of verpleegkundige voor je invult. Dit formulier vind je ook onder het kopje “zie ook” in de rechtermarge.
De huid kan dunner worden waar dermatocorticosteroïd wordt gesmeerd. Dit is afhankelijk van de sterkte van het middel en de duur dat het wordt gebruikt. Andere bijwerkingen kunnen zijn: periorale dermatitis, striae, verwijde bloedvaatjes, niet weg te drukken roodheid, bloedingsneiging, lichtere huid, vertraging van het genezingsproces, huidirritatie, harder groeien van de haartjes en droge huid.
Dermatocorticosteroïden worden al jaren gebruikt. Er is inmiddels veel ervaring mee. Zo is er al veel bekend over het risico op bijwerkingen en is het duidelijk hoeveel er veilig kan worden gesmeerd.
Er zijn verschillende dingen die je kunt doen om je eczeem onder controle te houden. We geven je hierna een aantal voorbeelden, bijvoorbeeld over een jeukdagboek, katoenen kleding en wat te doen met huisstofmijt. Tot slot vind je handige linkjes voor extra informatie.
Het is goed de huid regelmatig in te smeren met zalf of crème. Zo houdt je huid beter vocht vast en bescherm je de huid tegen prikkels van buitenaf. Ook breng je de huid in een betere conditie, waardoor die beter tegen een stootje kan. De huid vet houden is het belangrijkste onderdeel van de behandeling. Je kunt ook inplannen wanneer je meer moet smeren, bijvoorbeeld voordat je gaat zwemmen. Begin dan een paar dagen voordat je gaat zwemmen met vaker smeren.
Als je atopisch eczeem hebt, reageert je huid op water. Water droogt de huid uit, en heet water heeft een nog meer uitdrogend effect. Water kun je beter zo veel mogelijk vermijden. Douche daarom niet te vaak en niet te heet. Gebruik tijdens het douchen zo min mogelijk zeep. Als je in bad gaat, is het goed om na een paar minuten badolie toe te voegen.
Na het douchen of baden is het goed de huid te deppen, niet om te wrijven. Door wrijven irriteer je de huid weer. Binnen drie minuten na het droogdeppen, is het goed je huid weer in te smeren. Bij het afwassen of schoonmaken is het raadzaam handschoenen te dragen, het liefst met een katoenen binnenkant.
Je kunt met eczeem ook rekening houden met het materiaal kleding dat je draagt. Vaak hebben mensen met eczeem last van wol en synthetische stoffen. Katoen wordt vaak het best verdragen. Je zou wel wol over katoen kunnen dragen, mocht je toch graag zulke stoffen willen aantrekken.
Het is beter je niet te warm te kleden, omdat warmte de huid ook kan irriteren. Je huid kan ook geïrriteerd raken van wasmiddel of wasverzachter. Welk wasmiddel je het best kunt gebruiken, kun je het best zelf uittesten. Vaak wordt een wasmiddel zonder parfum het best verdragen.
Je kunt je huid ook koelen door een coldpack, plastic zak met ijsklontjes gewikkeld in katoenen doek of met een handdoek die je in de diepvries bewaart. Die kan je dan direct op de huid houden om te koelen. Je arts kan je ook een crème of lotion voorschrijven tegen de jeuk. Het is aan te raden de kamers in je huis niet te warm te laten worden, ook bij kinderen. En kleed je niet te warm aan.
Op de lange duur kun je wat leefregels toepassen om de jeuk te verminderen. Deze leefregels zijn: tijd nemen voor jezelf, goed slapen en regelmatig leven. Als je jeuk hebt, kun je in plaats van te krabben ook proberen over de huid te wrijven (met een zachte katoenen doek of door kleding heen) of te kloppen op de huid. Ontspanningsoefeningen kunnen ook helpen tegen de jeuk, omdat jeuk en spanning met elkaar samenhangen.
Je kunt een jeukdagboek bijhouden om erachter te komen of je op vaste tijdstippen last hebt van jeuk. Je houdt hierin bij wanneer je jeuk hebt, hoe erg de jeuk is (0-10), hoe erg je krabt (0-10), onder welke omstandigheden je jeuk hebt en wat je eraan hebt gedaan.
Sommige mensen met eczeem krabben uit gewoonte. Misschien heb je hier zelf ook last van. Het is bij jeuk wel logisch dat je gaat krabben. Maar krabben verergert de jeuk, doordat je daarmee de huid beschadigt.
Het is belangrijk de huid zo min mogelijk te beschadigen, dus houd je nagels kort. Verder kun je (katoenen) handschoenen op recept krijgen.
Er zijn een aantal stappen die je kunt doorlopen om minder te gaan krabben. Je kunt her eerdergenoemde jeukdagboek bijhouden, dan weet je waar en wanneer je krabt. Dan kun je voorzelf voornemen op een bepaald moment minder te krabben of niet op een lichaamsdeel te krabben. Je kunt op die momenten dat je wil krabben, iets anders doen. Bijvoorbeeld in een stressballetje knijpen. Probeer op steeds meer momenten iets anders te doen dan te krabben. Een arts, vaak een dermatoloog, kan je hierbij helpen.
Het heeft niet altijd zin om het huis aan te passen om de hoeveelheid huisstofmijt te verminderen. Overleg dit eerst met je huisarts of allergoloog, voordat je mogelijk onnodige kosten maakt.
Atopisch eczeem kan een grote invloed hebben op je leven en hoe je je voelt. De kwaliteit van leven wordt erdoor beïnvloed. Er bestaat een relatie tussen de ernst van het eczeem en de invloed op de kwaliteit van leven.
Bij kinderen met atopisch eczeem zijn er specifieke problemen benoemd. De slaap kan verstoord zijn door jeuk en/of krabben. Ouders offeren hun slaap vaak op om hun kind zo goed mogelijk te laten slapen.
De huid kan pijnlijk zijn en bloeden. Door de jeuk kunnen kinderen prikkelbaar zijn, veel huilen en druk zijn. Soms kunnen kinderen zich moeilijker ontwikkelen, omdat ouders (ter bescherming) een kind met eczeem beperken. Bijvoorbeeld door het niet buiten te laten spelen.
Het kan zijn dat mensen in de omgeving een kind met eczeem vermijden, bijvoorbeeld omdat ze bang zijn besmet te worden. Hierdoor kan een kind sociaal geïsoleerd worden. Aandachtsproblemen en hyperactief gedrag komen vaker voor bij kinderen met constitutioneel eczeem.
Ook als volwassene kun je in een sociaal isolement terechtkomen. Sommige mensen sluiten zich door het eczeem af van anderen, meestal uit schaamte of ongemak. Denk hierbij aan het vermijden van teamsport of niet meer afspreken met vrienden.
Het is dus duidelijk dat eczeem een grote impact kan hebben op een kind en het gezin. Je kunt hiervoor hulp vragen, zoals bij de huisarts, dermatoloog en zo nodig een psycholoog.
Volwassen met atopisch eczeem ondervinden ook veel invloed op de kwaliteit van leven. De ernst, zichtbaarheid, de jeuk en mate van verstoorde slaap spelen hierbij een rol. Angst en depressie komen onder andere vaker voor. Je huisarts kan helpen en je ook doorverwijzen naar een psycholoog of een andere psychosociale hulpverlener.
Heb je last van eczeem of denk je dat je eczeem hebt? Je kunt verschillende professionals om advies vragen.
De huisarts kan vaak al een hoop hulp aanbieden wanneer je eczeem hebt. Ga bij opvlammen of verergeren van je eczeem ook naar de huisarts, misschien is het namelijk nodig je behandeling aan te passen. Het kan ook nodig zijn je door te verwijzen naar een dermatoloog. De huisarts doet dit als je niet (genoeg) reageert op de behandeling of het niet lukt de dermatocorticosteroïden af te bouwen. De huisarts ziet je dan nog wel regelmatig voor begeleiding, als dat nodig is. De dermatoloog kan je terugverwijzen als behandeling door de dermatoloog geen meerwaarde meer heeft.
De dermatoloog kan starten met calcineurineremmers in zalf of crème en heeft ook minder gebruikelijke behandelingen aan te bieden. Een verpleegkundig specialist kan ook behandeling, begeleiding en voorlichting geven.
Bij kinderen kan de kinderarts eventueel betrokken bij het behandelen van het atopisch eczeem. Dit is bijvoorbeeld het geval als er ook sprake is van andere atopische aandoeningen (astma, hooikoorts of voedselallergie). De huisarts verwijst je dan door naar de kinderarts. De kinderarts kan je weer terugverwijzen als behandeling door de kinderarts geen meerwaarde meer heeft.
De jeugdgezondheidszorg (JGZ) kan een kind met eczeem naar de huisarts verwijzen als dat nodig is. Hierbij wordt onder andere gekeken naar de ernst van het eczeem.
Wanneer je handeczeem hebt ontwikkeld door je werk, is goed contact met de bedrijfsarts, huisarts en de dermatoloog belangrijk. De bedrijfsarts kan onderzoek laten verrichten naar belastende factoren voor de huid op de werkplek. De bedrijfsarts geeft vervolgens advies hoe de arbeidsomstandigheden te verbeteren.
Voor het verbeteren van de zorg is medisch-wetenschappelijk onderzoek nodig om patiënten in de toekomst beter te kunnen helpen .
De mensen die aan medisch-wetenschappelijk onderzoek meedoen, heten proefpersonen. Meedoen is altijd vrijwillig. Ook als het onderzoek al is begonnen, kunnen proefpersonen altijd stoppen.
Onderzoeksprojecten waar uw kind aan kan deelnemen:
In dit onderzoek bij de Kinderdermatologie in het Erasmus MC-Sophia Kinderziekenhuis in Rotterdam willen we weten of we met een ‘NMF test’ van tevoren kunnen voorspellen welke behandeling het beste zal werken bij een kind met matig-ernstig eczeem.
https://amazingerasmusmc.nl/huid/erasmus-mc-start-studie-wat-is-de-beste-behandeling-voor-eczeem/
Eczeem wordt vaak behandeld met hormoonzalven. Als hormoonzalven onvoldoende helpen, wordt eczeem bij kinderen behandeld met ciclosporine (CsA) drank/capsules of met dupilumab (dupi) injecties. Als we weten bij welke kinderen CsA of dupi goed zal werken, kunnen we die geneesmiddelen bij de juiste kinderen starten. Andersom weten we dan ook bij welke kinderen CsA of dupi niet helpt tegen het eczeem.
NMF (Natural Moisturizing Factor) is een stofje in de huid die ervoor zorgt dat de huid goed beschermd blijft. NMF kunnen we snel en kindvriendelijk op de handpalm meten. Als je weinig NMF hebt, heb je meer kans op ernstiger eczeem. Het kan er mogelijk ook voor zorgen dat de behandeling minder goed of juist beter werkt. We willen met NMF kunnen voorspellen welke behandeling het beste zal werken bij een kind met matig-ernstig eczeem.
Dit onderzoek wordt gedaan op KinderHaven, onderdeel van het Erasmus MC-Sophia Kinderziekenhuis en het (inter)nationaal expertise centrum voor kinderen met eczeem, voedselallergie, astma, en hooikoorts. Bij deelname aan dit onderzoek wordt het kind door zowel dermatoloog, kinderallergoloog en kinderlongarts volledig in kaart gebracht in nauwe samenwerking met de kinderpsycholoog.
Het onderzoek duurt 6 maanden. Er zullen 6 bezoeken plaats vinden op KinderHaven in Rotterdam. Er zijn 3 groepen in het onderzoek: één groep die het medicijn ciclosporine krijgt, één groep die het medicijn dupilumab krijgt, en één groep die alleen zalven krijgt. De keuze in welke groep het kind komt gebeurt via loting. In de ciclosporine en dupilumab groep wordt het eczeem, naast één van deze behandelingen, ook aanvullend met zalven behandeld.
Tijdens de bezoeken beoordelen we het eczeem. We kijken ook naar voedselallergieën, astma, hooikoorts, het welzijn van uw kind en we kijken welke bacteriën er op de huid en in de ontlasting zitten. We nemen bloed af om te zien wat er van binnenuit met het eczeem gebeurt. Daarnaast vragen we de ouders of het kind om thuis elke week online een aantal vragen te beantwoorden over de behandeling en klachten van het eczeem.
Deelnemers moeten aan de volgende criteria voldoen om mee te kunnen doen aan de studie:
– matig tot ernstig eczeem
– leeftijd van 2 t/m 18 jaar
– geen gebruik van immunosuppressiva (afweeronderdrukkers)
– geen afweerstoornissen
Heeft u nog vragen over dit onderzoek? Of wilt u deelnemen aan het onderzoek? Stuur een mail naar: nmfstudie@erasmusmc.nl
Het klinisch onderzoek bestudeert de werkzaamheid en veiligheid van een reeds bestaand en beschikbaar geneesmiddel in vergelijking met placebo gedurende een periode van 24 weken.
– zijn 3 tot 24 maanden oud
– hebben matige atopische dermatitis
– hebben een ouder(s)/wettelijke vertegenwoordiger die in staat en bereid is/zijn om:
1. maximaal 9 onderzoeksbezoeken aan het onderzoekscentrum af te leggen gedurende ongeveer 9 maanden
2. dagelijks een elektronisch dagboek en vragenlijst in te vullen.
Alle onderzoeksgerelateerde bezoeken, medische zorg, het onderzoeksmiddel, verzorgingsproducten en ondersteunende geneesmiddelen (indien nodig) zijn gratis.
Onderzoeksgerelateerde reiskosten van en naar het onderzoekscentrum worden vergoed.
De patiënteninformatiefolder vind u hier
Als u meer wilt weten over het onderzoek en of uw kind in aanmerking komt, neem dan contact met ons op via 06-31016387 of via symbio.ad@erasmusmc.nl
De belangrijkste doelstelling van dit onderzoek is nagaan wat er in het lichaam met het onderzoeksgeneesmiddel gebeurt en bevestigen dat het veilig is voor gebruik bij kinderen. Het geneesmiddel dat wordt getest heet tralokinumab. Het is goedgekeurd in de Europese Unie en het Verenigd Koninkrijk voor de behandeling van matige tot ernstige atopische dermatitis (ook wel eczeem genoemd) bij volwassenen. Tralokinumab is al getest in 26 klinische onderzoeken met meer dan 4700 personen die werden blootgesteld aan tralokinumab, waaronder meer dan 300 jongeren. Deze proefpersonen waren gezond of hadden eczeem of een andere chronische ontstekingsziekte.
Dit onderzoek zal maximaal 88 weken duren en er zullen maximaal 40 bezoeken zijn, waarvan 13 eventueel telefonisch kunnen worden uitgevoerd. De bezoeken vinden gewoonlijk eens per twee weken plaats. Het onderzoeksteam kan al je mogelijke vragen beantwoorden over hoe lang de bezoeken zullen duren. Het is belangrijk dat je naar de kliniek kunt komen voor de bezoeken waar je onderzoekmedewerker of onderzoekarts je om vraagt.
Uw kind komt in aanmerking voor deze studie als uw kind tussen de 6 en <12 jaar oud is en hij of zij matig tot ernstig eczeem heeft.
De patiënten informatiefolder vindt u hier.
Contact
Als u meer wilt weten over het onderzoek en of uw kind in aanmerking komt, neem dan contact met ons op via 06-31016387 of via trapeds@erasmusmc.nl
Stichting Huidhuis wordt gerund door vrijwilligers en is afhankelijk van giften en donaties. Zonder uw bijdrage kan Huidhuis niet voortbestaan.